美国预防、检测、评估和治疗高血压委员会(JNC)8 专家组成员发布的报告《2014成人高血压管理指南》(以下简称“美国新指南”),围绕3个关键问题(Critical Questions)进行诠释。对于此前一直争议不断的降压目标值问题,美国新指南采用了“放宽”的态度。美国新指南为何会有此变动,对这一变动又该如何理解?且听中外专家——
从降压目标看美国新指南局限性
中国医学科学院阜外心血管病医院 张宇清
推荐
关于血压的控制目标,美国新指南中针对不同年龄组人群、患者是否合并慢性肾脏病(CKD)和是否合并糖尿病,对高血压患者提出了5项推荐意见,其中仅一项为A级推荐,即在≥60岁的一般人群中,收缩压(SBP)≥150 mmHg或者舒张压(DBP)≥90 mmHg时起始药物治疗,将血压降低至SBP<150 mmHg和DBP<90 mmHg的目标值,其他推荐意见均为E级推荐。
在美国新指南附件中将血压控制目标问题分解,提出了21点声明(statement),同时标注证据水平。在这些声明中,证据水平标注为高等和中等的共计有8点,标注为低等或者无证据支持的有13点。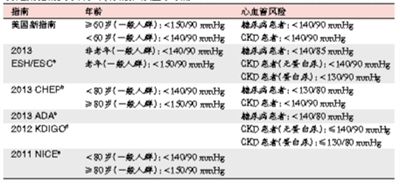
有中高等证据支持的8点声明涉及:在≥60岁的一般人群中,将血压降低至SBP<150 mmHg可以减少卒中、心力衰竭和冠心病事件的发生;在≥80岁的人群中,将血压降至SBP<150 mmHg可以降低总死亡率;在一般高血压患者中,将血压降至DBP<90 mmHg可降低卒中发生率;在70岁以下合并CKD的高血压患者(非糖尿病患者)中,将血压降低至<130/80 mmHg与降低至<140/90 mmHg相比并无获益。在糖尿病合并高血压的患者中,将SBP降低至<150 mmHg可减少心脑血管事件和总死亡风险,SBP<120 mmHg与SBP<140 mmHg相比可减少脑血管事件,但在总死亡、冠心病事件、心力衰竭或总的心血管事件等方面并无获益。
最具有争议性的内容,即≥60岁老年人群中SBP降低至<140 mmHg,被认为是无获益的,其证据来源于两项日本的研究,但是这两项研究的样本量小,证据水平也被认为是低等。美国新指南提出最终的推荐意见仅基于共识,在≥60岁的一般人群中,如不存在不良反应,在治疗后SBP<140 mmHg时治疗方案则不须再调整。
观点
从美国新指南对降压目标的推荐意见来看,与此前的JNC 7相比,老年高血压、合并糖尿病或CKD的高血压患者的血压目标值升高,虽然大致与2013年欧洲指南和2010年中国高血压指南的建议接近,但仍有本质不同。美国新指南强调仅基于随机对照试验(RCT)的证据以及在此基础上形成的共识,对老年患者血压控制目标SBP<150 mmHg的推荐强度高;但2013年欧洲指南和2010年中国高血压指南则是基于多元化的证据,同时结合专家的共识,推荐SBP<140 mmHg的目标相对积极。对于糖尿病和CKD患者的血压控制目标,欧洲和美国指南的观点更接近,而中国指南仍强调采取更低的血压控制目标,其根本原因还是考虑到在我国人群中卒中仍然高发,同时美国新指南在引证ACCORD研究时也承认,与SBP<140 mmHg相比,SBP<120 mmHg可减少脑血管事件的发生。
总体看来,血压控制目标推荐意见的提出,大多仍然是基于专家的共识。毕竟对于高血压这样一个涉及广泛的疾病和危险因素,来自RCT的证据仍然是不足的。因此,力图完全从RCT中去寻求强有力的证据只能覆盖有限的领域,对于许多重要的方面无法得到有效的结论。而对于临床医生而言,如果不能对众多的关键问题予以回答,指南也就失去了存在的意义,这就更加需要由专家智慧凝聚形成的共识去指导临床实践。当然,这些共识也需要未来进一步的研究加以验证。
基于指南制定初期所确定的一系列严格限制条件,美国新指南注定无法就高血压领域的众多问题给予广泛和深入的指导建议,而仅能在包括血压控制目标在内的几个重点问题上呈现已有的证据,以及根据这些证据而自然推导出的答案。遗憾的是,众多专家的智慧凝结无法得到清晰的显现。因此,虽然这可能是制定指南最安全的方法,但指南的效能是非常有限的,也必将失去其作为指南的实际意义。
综上所述,2010年中国高血压防治指南在血压控制目标方面的建议,是秉持着非常开放的理念,基于国内外多项大规模临床试验和其他方面的证据,结合我国特有的疾病谱,经过多学科专家的反复讨论而形成的,对于指导我国目前高血压临床实践仍然是合理的。
[8530501]
■链接
看降压目标变动的来龙与去脉
为何变动
杜克临床研究所彼得森(Peterson)教授在述评中结合美国新指南的推荐意见指出,其与JNC 7的主要区别集中于:与较年轻人群相比,老年人群的降压目标是否应更趋保守?美国新指南将60岁或以上人群的降压目标提高到<150 mmHg,同时取消了对糖尿病和肾病人群更严格血压控制的建议。
这一推荐的由来部分取决于如何理解现有的临床试验证据(或如何理解“缺乏试验证据”)。既往指南通常基于包括观察性研究、RCT和荟萃分析、以及专家观点的“所有”证据。当专家组发现SBP在高于140 mmHg时未治疗成年人的心血管事件风险迅速升高,就将高血压定义和治疗目标定为该值,但支持这一阈值的直接RCT证据其实极为有限。
对于降压目标,专家组给出了有差异性的结论:在老年人群,由于缺乏来自RCT的确切获益,多数专家将此解读为“提高SBP目标值的依据”;但对于60岁以下患者,尽管同样缺乏试验证据,却未使专家组改变现有的降压目标(140 mmHg)推荐。
可能的影响
在医学发展早期,指南仅用于提示一个处理临床疑难情况时较安全的方向,但随时间推移,指南越来越正规化,人们越来越不容忍偏离指南推荐的做法,指南推荐意见甚至已被提炼为临床服务的绩效指标。
目前,脱胎于JNC 7的血压控制绩效指标表明,医生须将血压降到140/90 mmHg以下(或至少给予2~3种药物治疗)。这可能导致我们不希望看到的后果,即鼓励医生为完成指标而过度治疗老年患者。
指南推荐对个体的影响固然重要,但是其对社区医疗和公共卫生的影响同样重要。特别是治疗目标和临床实际情况之间总有些偏差。将老年患者的治疗目标提高到SBP<150 mmHg可能会导致高达半数患者的血压高于该水平。
另外应注意,与近期的胆固醇治疗指南不同,制定高血压治疗推荐的哲学并非考虑患者总体风险,而是集中于单一危险因素(血压),因而对老年患者推荐了更保守、而非更激进的治疗。考虑到两种干预手段的副反应,这种差异是合理的,但却有可能给临床医生和患者带来混乱。
未来方向
尽管高血压治疗还将存在很大争议,但未来有非常关键的几步:① 需大型RCT对各患者群中不同降压阈值加以比较;② 须成立国家共识专家组,制定和更新复合性实践指南,将高血压指南与其他心血管风险指南相整合,以产生更完整一致的心血管预防策略;③ 将实践指南转化为绩效指标应更审慎;④ 一旦确定恰当的降压目标,患者和医生应共同努力达成新目标。


评论