自从19世纪60年代第1例微创腰椎间盘切除术的成功实施,目前腰椎间盘突出症(Lumbardischeniation,LDH)的微创治疗已成为主导治疗方法。经皮椎间孔入路内镜下腰椎间盘切除是一项超微创技术,具有创伤小,不破坏腰椎结构,手术风险低,并发症少,术后恢复快等优点。
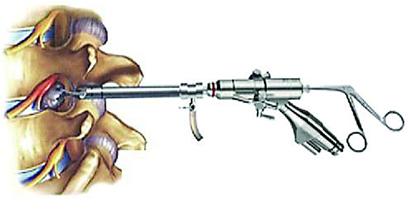
从2010年5月~2011年10月采用HOOGLAND等设计的经椎间孔进入椎管内行直接神经根松解和减压的TESSYS技术治疗腰椎间盘突出症患者22例,疗效较好。
患者22例。男性16例,女性6例;年龄22~72岁,平均48.2岁。其中L3/4椎间盘突出2例,L4/5椎间盘突出15例,L5/S1椎间盘突出5例。椎间孔外型2例,椎间孔内型9例,纤维环突出型11例。
患者术前单侧下肢疼痛或麻木伴有腰痛17 例,腰痛为主5例,术前均行X线片,CT或MRI检查均无严重中央椎管狭窄、滑脱或不稳及椎间盘钙化。患者术前正规保守治疗8周无效,保守治疗不足8周者疼痛症状严重或有明显神经损害体征。既往腰椎无外伤手术史。
患者取侧卧位或俯卧位,手术采用局麻,穿刺针进针点位于椎间盘突出侧旁开中线10~1cm。局麻进针点皮肤、皮下、肌层,插入一个18G的针到椎间孔安全三角区,到达突出椎间盘纤维环的后外侧。
在18G的针里插入一个21G的针,到达椎间盘内的髓核。向椎间盘内注入2cc亚甲蓝及造影剂液,行椎间盘造影,观察椎间盘的形态及患者的症状,是否诱发疼痛复制试验阳性。退出21G的针,插入导丝,沿着导丝退出18G的针,导丝保留在原位。用锋利的小手术刀在进针点皮肤切开一个大约7mm的切口。沿着导丝向小关节方向插入导杆,在导杆外沿着导杆逐级放套管向外扩张软组织。沿着套管放置环锯,去掉小关节突远端增生的骨质,扩大椎间孔。沿着导杆放置工作套管。生理盐水连续灌洗镜下手术区域,见突出、变性的髓核组织呈深蓝色,摘除突出的髓核后,通过调整椎间孔镜探查椎管、硬膜囊、神经根,转动工作套管观察周围组织检查是否还有游离的髓核碎片。然后用独特设计的可伸屈和转向的射频双极电极通过椎间孔镜的工作通道达到工作区域用于止血、消融髓核、以及通过组织收缩的作用封闭纤维环为直径3mm以下的裂口。退出工作套管,缝合切口。
术后卧床1~3d后即可佩戴腰围下床室内活动。
术前、术后1个月及末次随访时进行视觉模拟疼痛评分(VAS)。22例患者均在镜下完成手术,无神经根、硬膜囊损伤及术后出血等并发症发生。手术时间60~110min,平均76min。末次随访22例患者末次随访时症状均无复发。
腰椎间盘突出症的手术治疗可分为常规的腰椎后路开放椎板切除减压椎间盘切除术和微创椎间盘切除术。微创椎间盘切除术按手术路径又可分为后路经椎板间显微镜下椎间盘切除术和后外侧经椎间孔内镜下椎间盘切除术(TPELD)。
早在19世纪80年代KAMBIN 和GELLMAN[2]就利用关节镜开展TPELD治疗LDH,他们手术中穿刺进针点位于腰背后正中线向后外侧旁开8~10cm,置工作通道于椎间孔的安全三角区,进行椎间盘内的髓核切除,手术的目标区是椎间盘的中央,通过间接的减压使椎间盘回缩,解除或降低椎间盘对神经根及硬膜囊的压迫。
90年代初MIRKOVIC等学者对安全三角在人体解剖学的大小及变异进行了深入研究。现在的手术目标区已经往椎间盘的后部转移,甚至是直接到达椎间盘髓核突出或椎管内游离的部位,通过现在的手术途径可对椎间盘内及椎管内同时减压。由于解剖结构上关节突通常会遮挡中央型和较大脱出型的髓核碎块,手术中可以通过环钻和激光刀切除部分上关节突和黄韧带,双击电凝可以用于止血及气化紧缩纤维环及探查椎管。
椎间孔镜下治疗腰椎间盘突出技术越来越成熟。


评论